ผลของการให้บริการเภสัชกรรมทางไกลในผู้ป่วยเบาหวานชนิดที่ 1
คำสำคัญ:
เภสัชกรรมทางไกล, เบาหวานชนิดที่ 1, การกลับมานอนซ้ำ, ค่าใช้จ่ายการนอนโรงพยาบาลบทคัดย่อ
ความเป็นมา: ผู้ป่วยเบาหวานชนิดที่ 1 ในโรงพยาบาลสงขลามีอัตราการกลับมานอนโรงพยาบาลซ้ำประมาณ 1 ใน 4 ของผู้ป่วยที่เคยนอนโรงพยาบาล สาเหตุหลักเนื่องจากเทคนิคการฉีดอินซูลิน ผิดวิธี จึงได้นำเทคโนโลยีการให้บริการเภสัชกรรมทางไกล มาช่วยแก้ปัญหาเพื่อลดอัตราการกลับมานอนโรงพยาบาลซ้ำ และลดภาระค่าใช้จ่ายการนอนโรงพยาบาล
วัตถุประสงค์: เพื่อประเมินผลของการให้บริการเภสัชกรรมทางไกลต่อการลดอัตราการกลับมานอนซ้ำในโรงพยาบาล และประเมินภาระค่าใช้จ่ายการนอนโรงพยาบาลในส่วนที่โรงพยาบาลต้องจ่ายทั้งหมดของผู้ป่วยเบาหวานชนิดที่ 1
วิธีการวิจัย: เป็นการศึกษาแบบกึ่งทดลอง โดยแบ่งผู้ป่วยออกเป็น 2 กลุ่ม กลุ่มที่ได้รับบริการเภสัชกรรมทางไกลเพื่อให้แน่ใจว่าผู้ป่วยหรือผู้ดูแลสามารถฉีดอินซูลิน ได้อย่างถูกต้อง และกลุ่มควบคุมซึ่งได้รับบริการในระบบเดิมที่ไม่มีการบริการเภสัชกรรมทางไกล ระยะเวลาการติดตามรวม 6 เดือน (มกราคม-มิถุนายน 2566)
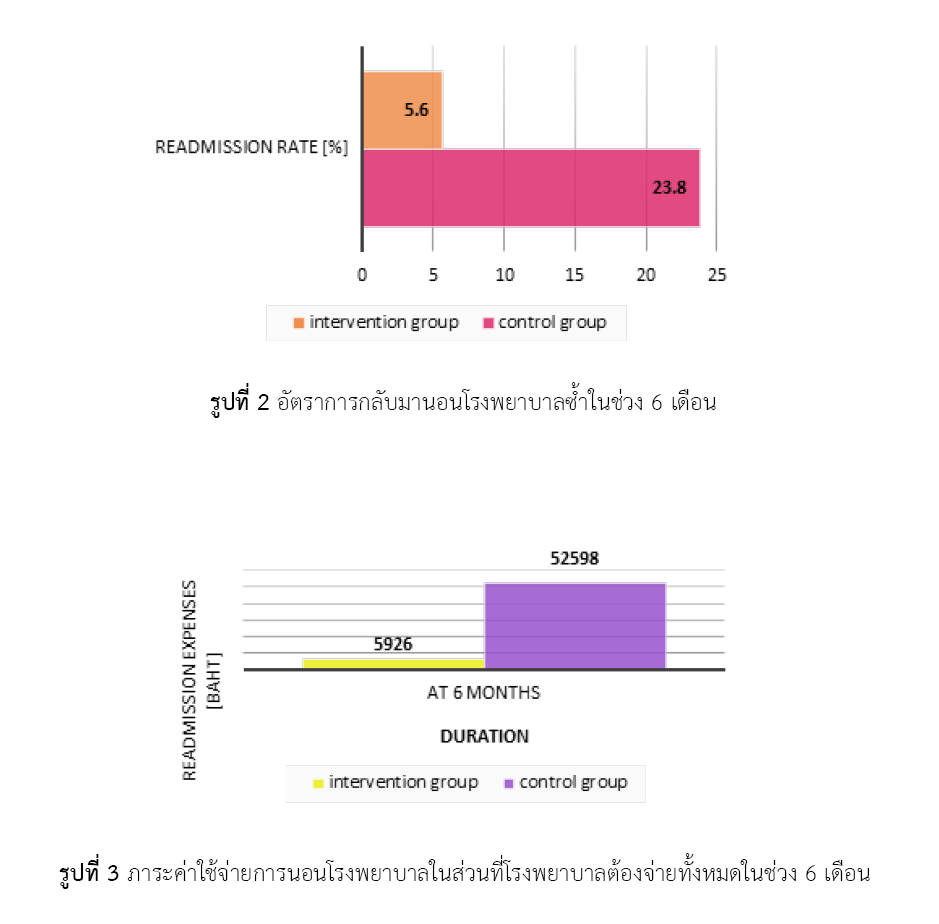
ผลการวิจัย: กลุ่มผู้ป่วยที่ได้รับบริการเภสัชกรรมทางไกลมีจำนวน 18 ราย ส่วนกลุ่มควบคุมมีจำนวน 21 รายผู้ป่วยทั้งสองกลุ่มมีความเสมอเหมือนในเรื่องของข้อมูลทั่วไป ยกเว้นเรื่องชนิดของยาฉีดอินซูลิน อัตราการกลับมานอนโรงพยาบาลซ้ำในช่วง 6 เดือน ของกลุ่มที่ได้รับบริการเภสัชกรรมทางไกลคิดเป็นร้อยละ 5.6 (1/18) ส่วนกลุ่มควบคุมคิดเป็นร้อยละ 23.8 (5/21) (relative risk 0.23; 95%CI 0.03-1.82) การให้บริการเภสัชกรรมทางไกลในผู้ป่วยเบาหวานชนิดที่ 1 จำนวน 6 ราย สามารถลดการกลับมานอนโรงพยาบาลซ้ำได้ 1 ราย (NNT=6) ส่วนค่าใช้จ่ายที่โรงพยาบาลต้องจ่ายไปในเรื่องค่าใช้จ่ายการนอนโรงพยาบาลพบว่ากลุ่มที่ได้รับบริการเภสัชกรรมทางไกลมีค่าใช้ทั้งสิ้น 5,926 บาท เมื่อเปรียบเทียบกับกลุ่มควบคุมที่ต้องจ่ายทั้งสิ้น 52,598 บาท ซึ่งมีความแตกต่างกันประมาณ 9 เท่า โดยค่าใช้สูงสุดสามลำดับแรกคือ ค่าตรวจวินิจฉัยทางเทคนิคการแพทย์และพยาธิวิทยา (ร้อยละ 39.90) ค่าห้องและอาหาร (ร้อยละ 17.09) และค่าบริการทางการพยาบาล (ร้อยละ 12.97) ตามลำดับ
สรุปผล: แม้ว่าไม่มีความแตกต่างกันอย่างมีนัยสำคัญทางสถิติในเรื่องอัตราการกลับมานอนโรงพยาบาลซ้ำ ระหว่างผู้ป่วยที่ได้รับบริการเภสัชกรรมทางไกลกับผู้ที่ไม่ได้รับบริการ แต่การให้บริการเภสัชกรรมทางไกลในผู้ป่วยเบาหวานชนิดที่ 1 ถือเป็นจุดเริ่มต้นสำคัญที่สามารถแบ่งเบาภาระค่าใช้จ่ายของกระทรวงสาธารณสุขได้
เอกสารอ้างอิง
Lucier J, Weinstock RS. Type 1 diabetes. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 [cited 2024 May 23]. PMID: 29939535. Available from: https://www.ncbi.nlm.nih.gov/books/NBK507713/
Ata F, Khan AA, Khamees I, Iqbal P, Yousaf Z, Mohammed BZM, et al. Clinical and biochemical determinants of length of stay, readmission and recurrence in patients admitted with diabetic ketoacidosis. Ann Med. 2023;55(1):533-42. doi: 10.1080/07853890.2023.2175031.
Trief PM, Cibula D, Rodriguez E, Akel B, Weinstock RS. Incorrect insulin administration: a problem that warrants attention. Clin Diabetes. 2016;34(1):25-33. doi:10.2337/diaclin.34.1.25.
สภาเภสัชกรรม. ข้อบังคับสภาเภสัชกรรม ว่าด้วยข้อจำกัดและเงื่อนไขในการประกอบวิชาชีพเภสัชกรรม (ฉบับที่ 4) พ.ศ. 2565 เรื่องการให้บริการเภสัชกรรมทางไกล (Telepharmacy) [สืบค้นเมื่อ 5 พ.ย. 2566]. ราชกิจจานุเบกษา เล่มที่ 139 ตอนพิเศษที่ 197 ง (ลงวันที่ 24 สิงหาคม 2565). สืบค้นจาก: https://www.ratchakitcha.soc.go.th/DATA/PDF/2565/E/197/T_0050.PDF
สภาเภสัชกรรม. ประกาศสภาเภสัชกรรม ที่ 56/2563 เรื่อง การกำหนดมาตรฐานและขั้นตอนการให้บริการเภสัชกรรมทางไกล (Telepharmacy) [อินเทอร์เน็ต]. นนทบุรี: สภาเภสัชกรรม; 2563 [สืบค้นเมื่อ 2 ส.ค. 2565]. สืบค้นจาก: https://www.pharmacycouncil.org/index.php?option=content_detail&menuid=68&itemid=1846&catid=0
กฤษฎิ์ วัฒนธรรม, ธีรพล ทิพย์พยอม, อลัจนา เฟื่องจันทร์. รูปแบบกิจกรรมและผลลัพธ์การให้บริการเภสัชกรรมทางไกล. เภสัชกรรมอีสาน. 2564;17(3):1-15. doi: 10.14456/ijps.2021.13.
Nye AM. A clinical pharmacist in telehealth team care for rural patients with diabetes. N C Med J. 2017;78(3):183-4. doi: 10.18043/ncm.78.3.183.
รพีพันธุ์ สุ่มหิรัญ, สุปรีดา มั่นคง, กุสุมา คุววัฒนสัมฤทธิ์. การทบทวนงานวิจัยเกี่ยวกับการจัดการเพื่อลดการกลับเข้ามารักษาซ้ำในโรงพยาบาลของผู้ป่วยภาวะหัวใจล้มเหลว. วารสารพยาบาลโรคหัวใจและทรวงอก [อินเทอร์เน็ต]. 2552 [สืบค้นเมื่อ 24 พ.ค. 2567];20(1):17-32. สืบค้นจาก: https://he02.tci-thaijo.org/index.php/journalthaicvtnurse/article/view/8502
บุญชม ศรีสะอาด. การวิจัยเบื้องต้น. พิมพ์ครั้งที่ 7. กรุงเทพฯ: สุวีริยาสาส์น; 2545.
Mobasseri M, Shirmohammadi M, Amiri T, Vahed N, Hosseini Fard H, Ghojazadeh M. Prevalence and incidence of type 1 diabetes in the world: a systematic review and meta-analysis. Health Promot Perspect. 2020;10(2):98-115. doi: 10.34172/hpp.2020.18.
Rittiphairoj T, Owais M, Ward ZJ, Reddy CL, Yeh JM, Atun R. Incidence and prevalence of type 1 diabetes and diabetic ketoacidosis in children and adolescents (0-19 years) in Thailand (2015-2020): a nationwide population-based study. Lancet Reg Health West Pac. 2022;21:100392. doi: 10.1016/j.lanwpc.2022.100392.
กมลทิพย์ วิจิตรสุนทรกุล, ศิวากานต์ ชัยนนถี, อัฐสิมา มาศโอสถ, กมลวรรณ ใจงาม, ปาริมา นวลผ่อง, จุรีพร คำหนัก และคณะ. รู้ตัวเลข รู้ความเสี่ยงสุขภาพ [อินเทอร์เน็ต]. นนทบุรี: กองโรคไม่ติดต่อ กรมควบคุมโรค กระทรวงสาธารณสุข; 2565 [สืบค้นเมื่อ 24 พ.ค. 2567]. สืบค้นจาก: https://ddc.moph.go.th/uploads/publish/1064820201022081932.pdf
Vilarrasa N, San Jose P, Rubio MÁ, Lecube A. Obesity in patients with type 1 diabetes: links, risks and management challenges. Diabetes Metab Syndr Obes. 2021;14:2807-27. doi: 10.2147/DMSO.S223618.
Virmani A, Brink SJ, Middlehurst A, Mohsin F, Giraudo F, Sarda A, et al. ISAPD clinical practice consensus guideline 2022: management of the child, adolescent, and young adult with diabetes in limited resource setting. Pediatr Diabetes. 2022;23(8):1529-51. doi: 10.1111/pedi.13456.
Danne T, Phillip M, Buckingham BA, Jarosz-Chobot P, Saboo B, Urakami T, et al. ISAPD clinical practice consensus guideline 2018: insulin treatment in children and adolescents with diabetes. Pediatr Diabetes. 2018;19(Suppl 27):115-35. doi: 10.1111/pedi.12718.
Korytkowski M, Bell D, Jacobsen C, Suwannasari R. A multicenter, randomized, open-label, comparative, two-period crossover trial of preference, efficacy, and safety profiles of a prefilled, disposable pen and conventional vial/syringe for insulin injection in patients with type 1 or 2 diabetes mellitus. Clin Ther. 2003;25(11):2836-48. doi: 10.1016/s0149-2918(03)80337-5.
Sunny A, Mateti UV, Kellarai A, Shetty S, Rafikahmed SR, Sirimalla S, et al. Knowledge, attitude, and practice on insulin administration among diabetic patients and their caregivers–cross-sectional study. Clin Epidemiol Glob Health. 2021;12:100860. doi: 10.1016/j.cegh.2021.100860.
Dabas H, Sarin J, Madhu SV. Insulin adherence in adolescents with type 1 diabetes mellitus. Indian J Endocrinol Metab. 2023;27(5):394-7. doi: 10.4103/ijem.ijem_294_22.
สมเกียรติ โพธิสัตย์, สถิตย์ นิรมิตมหาปัญญา, ชัยชาญ ดีโรจน์วงศ์, วีระศักดิ์ ศรีนนภากร, นภา ศิริวิวัฒนากุล, สิทธิชัย อาชายินดี และคณะ. โรคเบาหวาน (Diabetes Mellitus). ใน: Thailand Medical Services Profile 2011-2014 (การแพทย์ไทย 2554-2557) First Edition [อินเทอร์เน็ต]. นนทบุรี: ระบบฐานข้อมูลออนไลน์ การฝึกอบรมแพทย์ประจำบ้าน กรมการแพทย์; 2560 [สืบค้นเมื่อ 26 พ.ค. 2567]. สืบค้นจาก: http://training.dms.moph.go.th/rtdc/storage/app/uploads/public/59b/9e7/962/59b9e79625bf7359335246.pdf
Iftinan GN, Wathoni N, Lestari K. Telepharmacy: a potential alternative approach for diabetic patients during the covid-19 pandemic. J Multidiscip Healthc. 2021;14:2261-73. doi: 10.2147/JMDH.S325645.
Hefti E, Wei B, Engelen K. Access to telepharmacy services may reduce hospital admissions in outpatient populations during the covid-19 pandemic. Telemed J E Health. 2022;28(9):1324-31. doi: 10.1089/tmj.2021.0420.
Urick BY, Peters A, Pathak S, Vest MH, Colmenares E, Blanchard C, et al. Telehealth medication management and health care spending in a Medicare Accountable Care Organization. J Manag Care Spec Pharm. 2023;29(4):357-64. doi: 10.18553/jmcp.2023.29.4.357.
Garrelts JC, Gagnon M, Eisenberg C, Moerer J, Carrithers J. Impact of telepharmacy in a multihospital health system. Am J Health Syst Pharm. 2010;67(17):1456-62. doi: 10.2146/ajhp090670.
Emmons RP, Harris IM, Abdalla M, Afolabi TM, Barner AE, Baxter MV, et al. Impact of remote delivery of clinical pharmacy services on health disparities and access to care. J Am Coll Clin Pharm. 2021;4(11):1492-1501. doi: 10.1002/jac5.1535
กระทรวงสาธารณสุข. แผนขับเคลื่อนนโยบายกระทรวงสาธารณสุข พ.ศ. 2567 [อินเทอร์เน็ต]. นนทบุรี: กระทรวงสาธารณสุข; 2566 [สืบค้นเมื่อ 30 มี.ค. 2567]. สืบค้นจาก: https://rbpho.moph.go.th/upload-file/doc/files/21112023-113615-1061.pdf
ดาวน์โหลด
เผยแพร่แล้ว
วิธีการอ้างอิง
ฉบับ
บท
การอนุญาต
ลิขสิทธิ์ (c) 2024 กองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข

This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
ข้อความภายในบทความที่ตีพิมพ์ในวารสารเภสัชกรรมคลินิกทั้งหมด รวมถึงรูปภาพประกอบ ตาราง เป็นลิขสิทธิ์ของกองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข การนำเนื้อหา ข้อความหรือข้อคิดเห็น รูปภาพ ตาราง ของบทความไปจัดพิมพ์เผยแพร่ในรูปแบบต่าง ๆ เพื่อใช้ประโยชน์ในเชิงพาณิชย์ ต้องได้รับอนุญาตจากกองบรรณาธิการวารสารเภสัชกรรมคลินิกอย่างเป็นลายลักษณ์อักษร
กองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข อนุญาตให้สามารถนำไฟล์บทความไปใช้ประโยชน์และเผยแพร่ต่อได้ โดยอยู่ภายใต้เงื่อนไขสัญญาอนุญาตครีเอทีฟคอมมอน (Creative Commons License: CC) โดย ต้องแสดงที่มาจากวารสาร – ไม่ใช้เพื่อการค้า – ห้ามแก้ไขดัดแปลง, Attribution-NonCommercial-NoDerivatives 4.0 International (CC BY-NC-ND 4.0)
ข้อความที่ปรากฏในบทความในวารสารเป็นความคิดเห็นส่วนตัวของผู้เขียนแต่ละท่านไม่เกี่ยวข้องกับกองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข และบุคลากรในกองฯ หรือ ชมรมฯ แต่อย่างใด ความรับผิดชอบองค์ประกอบทั้งหมดของบทความแต่ละเรื่องเป็นของผู้เขียนแต่ละท่าน หากมีความผิดพลาดใด ๆ ผู้เขียนแต่ละท่านจะรับผิดชอบบทความของตนเอง ตลอดจนความรับผิดชอบด้านเนื้อหาและการตรวจร่างบทความเป็นของผู้เขียน ไม่เกี่ยวข้องกับกองบรรณาธิการ



