การพัฒนาเครื่องมือส่งสัญญาณเพื่อใช้ค้นหาปัญหาการใช้ยาของผู้ป่วยใน ณ โรงพยาบาลพระนครศรีอยุธยา
คำสำคัญ:
เครื่องมือส่งสัญญาณ, ปัญหาการใช้ยา, อาการไม่พึงประสงค์จากการใช้ยาบทคัดย่อ
ความเป็นมา: เหตุการณ์ไม่พึงประสงค์ หมายถึง ความเสียหายต่อร่างกายหรือจิตใจของผู้ป่วยที่เกิดขึ้นจากการรักษา โดยที่ไม่ได้เกิดจากการดำเนินโรค ซึ่งเหตุการณ์ไม่พึงประสงค์จัดเป็นหนึ่งในปัญหาจากยาที่สำคัญ โดยเภสัชกรประจำหอผู้ป่วยค้นหาปัญหาจากการใช้ยาด้วยการสังเกต และการทบทวนเวชระเบียน ซึ่งไม่ครอบคลุมผู้ป่วยทุกราย ต้องใช้เวลาและบุคลากรจำนวนมาก ผู้วิจัยจึงพัฒนาเครื่องมือส่งสัญญาณเพื่อมาช่วยค้นหาปัญหาจากการใช้ยา
วัตถุประสงค์: เพื่อสร้างและพัฒนาเครื่องมือส่งสัญญาณที่มีประสิทธิภาพสำหรับค้นหาปัญหาจากการใช้ยาของผู้ป่วยใน และ ทราบถึงข้อมูลปัญหาที่เกี่ยวข้องกับการใช้ยาที่ค้นหาได้จากโปรแกรมเครื่องมือส่งสัญญาณที่พัฒนาขึ้น
วิธีวิจัย: การศึกษานี้เป็นการวิจัยเชิงพรรณนา เพื่อพัฒนาและศึกษาถึงผลของเครื่องมือส่งสัญญาณสำหรับใช้ค้นหาปัญหาการใช้ยาในผู้ป่วยใน โดยมีวิธีการวิจัยแบบสังเกตย้อนหลังถึงผลลัพธ์ของการใช้เครื่องมือส่งสัญญาณในผู้ป่วยที่เข้ารับบริการแผนกผู้ป่วยใน ณ โรงพยาบาลพระนครศรีอยุธยา ตั้งแต่วันที่ 1 ตุลาคม พ.ศ. 2565 ถึง 30 กันยายน พ.ศ. 2566
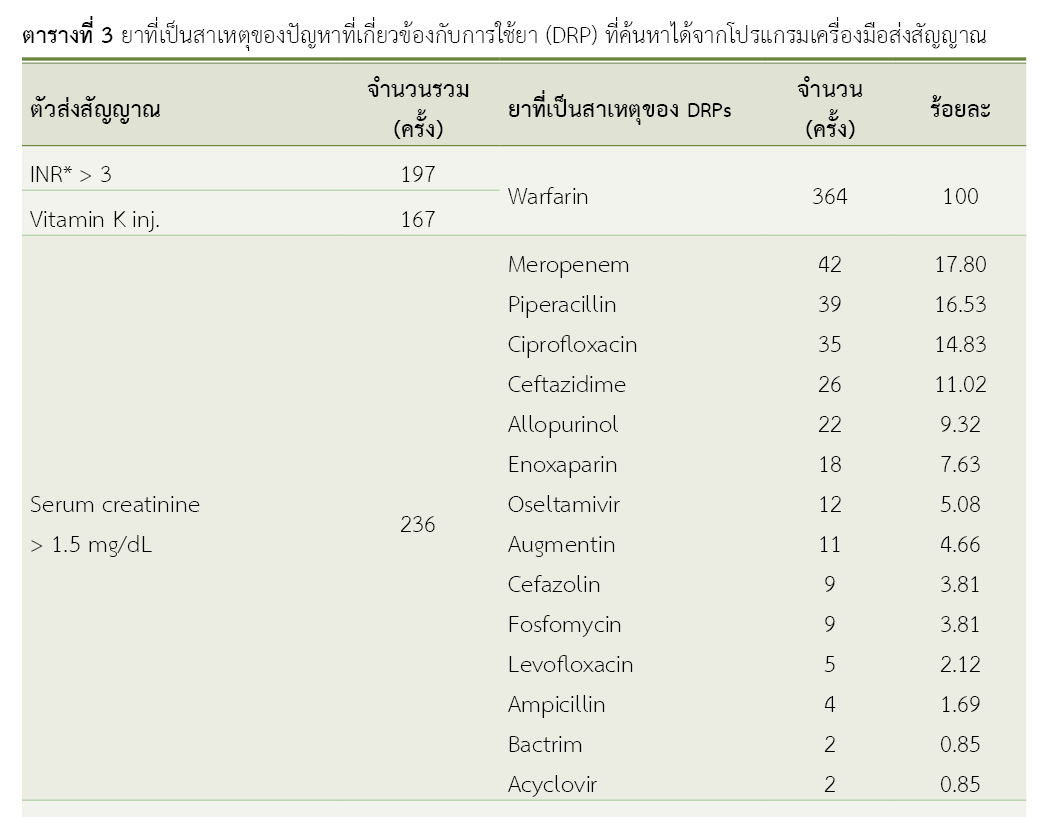
ผลการวิจัย: ผู้วิจัยพัฒนาเครื่องมือส่งสัญญาณเพื่อใช้ค้นหาปัญหาการใช้ยาในผู้ป่วยรวม 10 ตัวส่งสัญญาณ โดยพบการส่งสัญญาณ 30,688 ครั้ง และ พบปัญหาที่เกี่ยวข้องกับการใช้ยาที่ค้นหาได้จากโปรแกรมเครื่องมือส่งสัญญาณ รวม 737 ครั้ง
สรุปผล: การพัฒนาเครื่องมือส่งสัญญาณเพื่อใช้ค้นหาปัญหาการใช้ยาของผู้ป่วยใน เป็นเครื่องมือสำคัญช่วยเพิ่มการดักจับและป้องกันการเกิดเหตุการณ์ไม่พึงประสงค์ที่เกิดจากยา
เอกสารอ้างอิง
สำนักงานพัฒนาระบบบริการสุขภาพ กรมสนับสนุนบริการสุขภาพ กระทรวงสาธารณสุข และชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข. คู่มือติดตามอาการไม่พึงประสงค์จากการใช้ยา. นนทบุรี; กรมสนับสนุนบริการสุขภาพ กระทรวงสาธารณสุข; 2550.
จีรติการณ์ พิทาคำ, ธนิสา กฤษฎาธาร, วรกมล ติยะประเสริฐกุล, รัชรินทร์ โพธิกุล. การค้นหาเหตุการณ์ไม่พึงประสงค์จากการใช้ยาโดยใช้เครื่องมือส่งสัญญาณ : นาล็อกโซน. เชียงใหม่วารสาร [อินเทอร์เน็ต]. 2561 [สืบค้นเมื่อ 15 พ.ย. 2566];57(1):49-60. สืบค้นจาก: http://cmuir.cmu.ac.th/jspui/handle/6653943832/65095
Morimoto T, Gandhi TK, Seger AC, Hsieh TC, Bates DW. Adverse drug events and medication errors: detection and classification methods. Qual Saf Health Care. 2004;13(4):306-14. doi: 10.1136/qhc.13.4.306.
Neberker JR, Barach P, Samore MH. Clarifying adverse drug events: a clinician’s guide to terminology, documentation, and reporting. Ann Intern Med. 2004;140(10):795-801. doi: 10.7326/0003-4819-140-10-200405180-00009.
น่ารัก ยี่สุ่นแป้น, ปราโมทย์ ตระกูลเพียรกิจ, วรรณี กีรติเตชากร, ทิฆัมพร เอื้อวิเศษวงศ์, ธิดา นิงสานนท์, อุษา ฉายเกล็ดแก้ว, และคณะ. การค้นหาเหตุการณ์ไม่พึงประสงค์จากการใช้ยาโดยใช้เครื่องมือส่งสัญญาณของโรงพยาบาลประจำจังหวัดในประเทศไทย. วารสารเภสัชกรรมไทย [อินเทอร์เน็ต]. 2558 [สืบค้นเมื่อ 15 พ.ย. 2566];7(2):234-49. สืบค้นจาก: https://he01.tci-thaijo.org/index.php/TJPP/article/view/169583
Meyer-Massetti C, Cheng CM, Schwappach DL, Paulsen L, Ide B, Meier CR, et al. Systematic review of medication safety assessment methods. Am J Health Syst Pharm. 2011;68(3):227-40. doi: 10.2146/ajhp100019.
สุรวุฒิ ลีฬหะกร. Trigger tool เครื่องมือในการค้นหา และติดตามระดับความปลอดภัยของผู้ป่วย [อินเทอร์เน็ต]. กรุงเทพมหานคร: สถาบันรับรองคุณภาพสถานพยาบาล; 2562 [สืบค้นเมื่อ 18 พ.ย. 2566]. สืบค้นจาก: http://www.bph.moph.go.th/wp-content/uploads/tqm/NRLS/WorkshopMeetingPrepForm.pdf
Asavaroengchai S, Sriratanaban J, Hiransuthikul N, Supachutikul A. Identifying adverse events in hospitalized patients using Global Trigger Tool in Thailand. Asian Biomed (Res Rev News) [Internet]. 2009 [cited 2023 Nov 18];3(5):545-50. Available from: https://www.researchgate.net/publication/268337744_Identifying_adverse_events_in_hospitalized_patients_using_Global_Trigger_Tool_in_Thailand
จันทิมา โยธาพิทักษ์, รุ่งนภา ทรงศิริพงษ์. การใช้ trigger tool ในการค้นหาเหตุการณ์ไม่พึงประสงค์ ใน: ธนรัตน์ สรวลเสน่ห์, บุษบา จินดาวิจักษณ์, บรรณาธิการ. ก้าวสำคัญสู่ความเป็นวิชาชีพ: เภสัชกรโรงพยาบาล. กรุงเทพมหานคร: สมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย); 2552: หน้า 140-54.
ปริทัศน์ สุขสนาน. กรณีศึกษาการใช้ยาเคเอ็กซาเลตเป็นตัวบ่งชี้ภาวะโปแตสเซียมสูงในเลือดสูงในผู้ป่วยที่เข้ารับการรักษาในโรงพยาบาล ใน: ธนรัตน์ สรวลเสน่ห์, บุษบา จินดาวิจักษณ์, บรรณาธิการ. ก้าวสำคัญสู่ความเป็นวิชาชีพ: เภสัชกรโรงพยาบาล. กรุงเทพมหานคร: สมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย); 2552: หน้า 239.
กองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข. คู่มือ หลักเกณฑ์การจัดตั้งและปรับระดับศักยภาพของหน่วยบริการสุขภาพ ปีงบประมาณ 2565 [อินเทอร์เน็ต]. นนทบุรี: กองบริหารการสาธารณสุข กระทรวงสาธารณสุข; 2565 [สืบค้นเมื่อ 24 พ.ย. 2566]. สืบค้นจาก: https://phdb.moph.go.th/main/upload/ebook/web/20220207123639/
Rozich JD, Haraden CR, Resar RK. Adverse drug event trigger tool: a practical methodology for measuring medication related harm. Qual Saf Health Care. 2003;12(3):194-200. doi: 10.1136/qhc.12.3.194.
Institute for Healthcare Improvement. IHI global trigger tool for measuring adverse events [internet]. Boston: Institute for Healthcare Improvement (IHI); 2009 [cited 2023 Nov 25]; Available from: https://www.ihi.org/resources/white-papers/ihi-global-trigger-tool-measuring-adverse-events
Rolland AL, Garnier AS, Meunier K, Drablier G, Briet M. Drug-induced acute kidney injury: a study from the French Medical Administrative and the French National Pharmacovigilance databases using capture-recapture method. J Clin Med. 2021;10(2):168. doi: 10.3390/jcm10020168.
สมาคมแพทย์โรคหัวใจแห่งประเทศไทย ในพระบรมราชูปถัมภ์. แนวทางการรักษาผู้ป่วยด้วยยาต้านการแข็งตัวของเลือดชนิดรับประทาน [อินเทอร์เน็ต]. กรุงเทพมหานคร: สมาคมแพทย์โรคหัวใจแห่งประเทศไทย ในพระบรมราชูปถัมภ์; 2564 [สืบค้นเมื่อ 5 ธ.ค. 2566]. สืบค้นจาก: http://www.thaiheart.org/images/column_1292154183/warfarin_Guideline%281%29.pdf
Noize P, Bagheri H, Durrieu G, Haramburu F, Moore N, Giraud P, et al. Life-threatening drug-associated hyperkalemia: a retrospective study from laboratory signals. Pharmacoepidemiol Drug Saf. 2011;20(7):747-53. doi: 10.1002/pds.2128.
Kim GH. Pathophysiology of drug-induced hyponatremia. J Clin Med. 2022;11(19):5810. doi: 10.3390/jcm11195810.
สิทธิพงค์ จงไกรจักร. ภาวะโพแทสเซียมในเลือดต่ำที่เกิดจากยา (drug-induced hypokalemia) [อินเทอร์เน็ต]. นนทบุรี: ศูนย์การศึกษาต่อเนื่องทางเภสัชศาสตร์ สภาเภสัชกรรม; 2562 [สืบค้นเมื่อ 30 พ.ย.2566]. สืบค้นจาก: https://ccpe.pharmacycouncil.org/index.php?option=article_detail&subpage=article_detail&id=599
Mehta N, Ozick LA, Gbadehan E. Drug-induced hepatotoxicity [Internet]. Newark (NJ): Medscape; 2022 [cited 2023 Dec 5]. Available from: https://emedicine.medscape.com/article/169814-overview?form=fpf
Marcin A. Drug induced hypoglycemia: what you need to know [Internet]. n.p.; Healthline Media LLC.; 2023 [cited 2023 Dec 5]. Available from: https://www.healthline.com/health/drug-induced-hypoglycemia
ดาวน์โหลด
เผยแพร่แล้ว
วิธีการอ้างอิง
ฉบับ
บท
การอนุญาต
ลิขสิทธิ์ (c) 2024 กองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข

This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
ข้อความภายในบทความที่ตีพิมพ์ในวารสารเภสัชกรรมคลินิกทั้งหมด รวมถึงรูปภาพประกอบ ตาราง เป็นลิขสิทธิ์ของกองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข การนำเนื้อหา ข้อความหรือข้อคิดเห็น รูปภาพ ตาราง ของบทความไปจัดพิมพ์เผยแพร่ในรูปแบบต่าง ๆ เพื่อใช้ประโยชน์ในเชิงพาณิชย์ ต้องได้รับอนุญาตจากกองบรรณาธิการวารสารเภสัชกรรมคลินิกอย่างเป็นลายลักษณ์อักษร
กองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข อนุญาตให้สามารถนำไฟล์บทความไปใช้ประโยชน์และเผยแพร่ต่อได้ โดยอยู่ภายใต้เงื่อนไขสัญญาอนุญาตครีเอทีฟคอมมอน (Creative Commons License: CC) โดย ต้องแสดงที่มาจากวารสาร – ไม่ใช้เพื่อการค้า – ห้ามแก้ไขดัดแปลง, Attribution-NonCommercial-NoDerivatives 4.0 International (CC BY-NC-ND 4.0)
ข้อความที่ปรากฏในบทความในวารสารเป็นความคิดเห็นส่วนตัวของผู้เขียนแต่ละท่านไม่เกี่ยวข้องกับกองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข และบุคลากรในกองฯ หรือ ชมรมฯ แต่อย่างใด ความรับผิดชอบองค์ประกอบทั้งหมดของบทความแต่ละเรื่องเป็นของผู้เขียนแต่ละท่าน หากมีความผิดพลาดใด ๆ ผู้เขียนแต่ละท่านจะรับผิดชอบบทความของตนเอง ตลอดจนความรับผิดชอบด้านเนื้อหาและการตรวจร่างบทความเป็นของผู้เขียน ไม่เกี่ยวข้องกับกองบรรณาธิการ



