การพัฒนาระบบคัดกรองคำสั่งใช้ยาของผู้ป่วยในเพื่อลดความคลาดเคลื่อนทางยา
คำสำคัญ:
การคัดกรองคำสั่งใช้ยา, ความคลาดเคลื่อนทางยา, ความคลาดเคลื่อนในการสั่งใช้ยาบทคัดย่อ
ความเป็นมา: ความคลาดเคลื่อนทางยาเป็นสาเหตุสำคัญที่ทำให้ผู้ป่วยได้รับอันตรายและเสียชีวิต สามารถพบได้ในทุกขั้นตอนของกระบวนการใช้ยา โดยเฉพาะการสั่งใช้ยาเป็นขั้นตอนที่พบอุบัติการณ์สูงที่สุด ซึ่งสามารถป้องกันได้โดยการพัฒนาระบบการปฏิบัติงานให้มีประสิทธิภาพ
วัตถุประสงค์: เพื่อพัฒนาระบบคัดกรองคำสั่งใช้ยาที่เกี่ยวข้องกับงานบริการเภสัชกรรมผู้ป่วยใน และศึกษาผลของการพัฒนาที่มีต่ออัตรา ประเภท และระดับความรุนแรงของความคลาดเคลื่อนในการสั่งใช้ยา
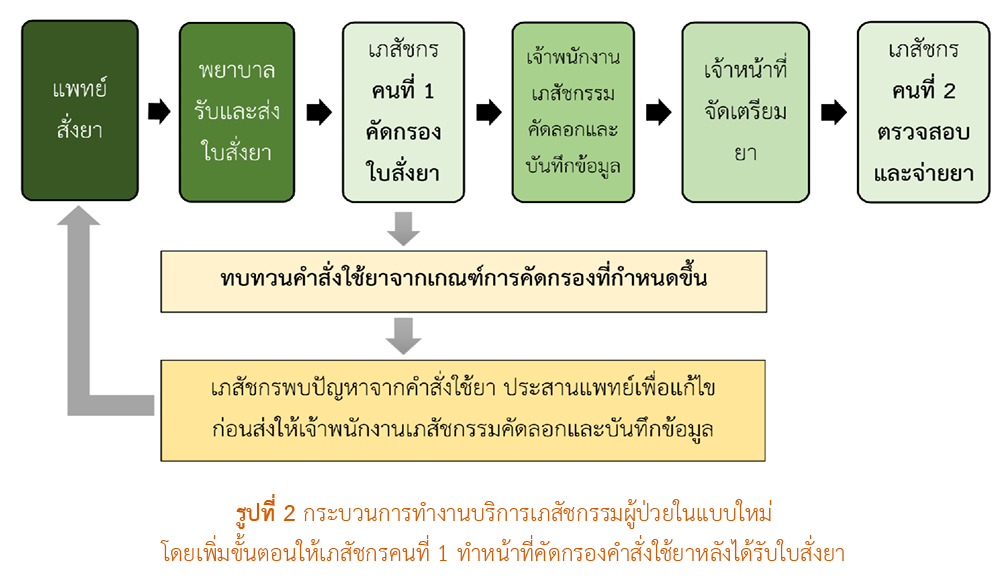
วิธีวิจัย: การวิจัยเชิงปฏิบัติการ ดำเนินการ 3 ระยะ คือ ระยะที่ 1 การวิเคราะห์ปัญหาและพัฒนาระบบคัดกรองคำสั่งใช้ยาของผู้ป่วยใน ระยะที่ 2 การดำเนินการตามระบบที่พัฒนาขึ้น และระยะที่ 3 การรวบรวมและวิเคราะห์ผลหลังการพัฒนาระบบ ทำการศึกษาในงานบริการเภสัชกรรมผู้ป่วยใน ระหว่างวันที่ 1 ตุลาคม พ.ศ.2567– 31 กรกฎาคม พ.ศ. 2568 วิเคราะห์ข้อมูลโดยใช้สถิติเชิงพรรณนาและสถิติเชิงอนุมานเพื่อเปรียบเทียบผลก่อนและหลังการพัฒนาระบบ โดยใช้ chi-square test กำหนดระดับนัยสำคัญทางสถิติที่ p-value < 0.05
ผลการวิจัย: หลังการพัฒนาระบบคัดกรองคำสั่งใช้ยาของผู้ป่วยใน พบอัตราความคลาดเคลื่อนการสั่งใช้ยาที่ดักจับได้ เพิ่มขึ้นจาก 14.83 เป็น 18.91 ครั้งต่อ 1,000 วันนอนอย่างมีนัยสำคัญทางสถิติ (p-value < 0.05) อัตราความคลาดเคลื่อนในการสั่งใช้ยารุนแรงระดับ C ขึ้นไป ลดลงจากร้อยละ 10.93 เป็นร้อยละ 8.24 อย่างมีนัยสำคัญทางสถิติ (p-value < 0.05) และไม่พบความรุนแรงในระดับ D และ E ประเภทความคลาดเคลื่อนในการสั่งใช้ยาที่พบ 3 อันดับแรก ได้แก่ ผิดขนาด/วิธีใช้ ไม่ปรับ/ปรับขนาดยาตามค่าตับ/ไตไม่เหมาะสม และชนิดยาซ้ำซ้อน
สรุปผลการวิจัย: การพัฒนาระบบคัดกรองคำสั่งใช้ยา โดยกำหนดให้เภสัชกรคัดกรองเป็นขั้นตอนแรกในกระบวนการจ่ายยา และสร้างเกณฑ์การคัดกรองมาตรฐาน ช่วยดักจับความคลาดเคลื่อนในการสั่งใช้ยาได้เพิ่มขึ้น ลดอัตราและความรุนแรงของความคลาดเคลื่อนทางยา และเพิ่มความปลอดภัยในการดูแลผู้ป่วย
เอกสารอ้างอิง
World Health Organization (WHO). Medication without harm: WHO global patient safety challenge [Internet]. Geneva: WHO; 2017 [cited 2025 Aug 27]. Available from: https://www.who.int/publications/i/item/WHO-HIS-SDS-2017.6
Tewthanom K, Tananonniwas S. Medication error and prevention guide for patient’s safety. Veridian E-Journal, Silpakorn University [Internet]. 2009 [cited 2025 Aug 27];2(1):195-217. Available from: https://he02.tci-thaijo.org/index.php/Veridian-E-Journal/article/view/6937
Khrueawang K. Medication errors. J PH PL [Internet]. 2018 [cited 2026 Mar 27];4(2):251-65. Available from: https://so05.tci-thaijo.org/index.php/journal_law/article/view/161437
Kopp BJ, Erstad BL, Allen ME, Theodorou AA, Priestley G. Medication errors and adverse drug events in an intensive care unit: direct observation approach for detection. Crit Care Med. 2006;34(2):415-25. doi: 10.1097/01.ccm.0000198106.54306.d7.
Radley DC, Wasserman MR, Olsho LEW, Shoemaker SJ, Spranca MD, Bradshaw B. Reduction in medication errors in hospitals due to adoption of computerized provider order entry systems. J Am Med Inform Assoc. 2013;20(3):470-6. doi: 10.1136/amiajnl-2012-001241.
The Healthcare Accreditation Institute (Public Organization). Hospital and healthcare standards. 5th ed. [Internet]. Nonthaburi: The Healthcare Accreditation Institute (Public Organization); 2021 [cited 2023 Sep 7]. Available from: https://backend.ha.or.th/fileupload/DOCUMENT/00148/77c77e3f-ed2f-41a9-90d4-22164a69a871.pdf
เพียงใจ เกียรติธนวัฒนา. ผลของการพัฒนาระบบทบทวนคำสั่งใช้ยาผู้ป่วยในโดยเภสัชกรในโรงพยาบาลสงขลานครินทร์. วารสารเภสัชกรรมไทย [อินเทอร์เน็ต]. 2567 [สืบค้นเมื่อ 7 ธ.ค. 2568];16(4):1198-208. สืบค้นจาก: https://he01.tci-thaijo.org/index.php/TJPP/article/view/266137
National Coordinating Council for Medication Error Reporting and Prevention (NCC MERP). About medication errors [Internet]. n.p.: NCC MERP; 2025 [cited 2025 Jun 9]. Available from: https://www.nccmerp.org/about-medication-errors
ณฐมน สุคนนท์, วรางคณา สีมาพล, มนัสนันท์ วงษ์ครุธ, น้ำทิพย์ คงนิล, นิชาภา ทองศรี, ธีราพร สุภาพันธุ์. การพัฒนาระบบคัดกรองใบสั่งยาแผนกผู้ป่วยในเพื่อลดความคลาดเคลื่อนทางยา โรงพยาบาลสรรพสิทธิประสงค์ จ.อุบลราชธานี. วารสารเภสัชศาสตร์อีสาน [อินเทอร์เน็ต]. 2564 [สืบค้นเมื่อ 8 ธ.ค. 2568];17(3):25-38. สืบค้นจาก: https://he01.tci-thaijo.org/index.php/IJPS/article/view/248525
เพียงเพ็ญ ชนาเทพาพร. การพัฒนาโปรแกรมเพื่อรายงานผลความคลาดเคลื่อนการสั่งใช้ยาของโรงพยาบาลศรีนครินทร์. ศรีนครินทร์เวชสาร [อินเทอร์เน็ต]. 2562 [สืบค้นเมื่อ 19 พ.ย. 2568];34(3):261-70. สืบค้นจาก: http://thaidj.org/index.php/SMNJ/article/view/6494
Bates DW, Leape LL, Cullen DJ, Laird N, Petersen LA, Teich JM, et al. Effect of computerized physician order entry and a team intervention on prevention of serious medication errors. JAMA. 1998;280(15):1311-6. doi: 10.1001/jama.280.15.1311.
Kaushal R, Bates DW, Landrigan C, McKenna KJ, Clapp MD, Federico F, et al. Medication errors and adverse drug events in pediatric inpatients. JAMA. 2001;285(16):2114-20. doi: 10.1001/jama.285.16.2114.
Franklin BD, O’Grady K, Donyai P, Jacklin A, Barber N. The impact of a closed-loop electronic prescribing and administration system on prescribing errors, administration errors and staff time: a before-and-after study. Qual Saf Health Care. 2007;16(4):279-84. doi: 10.1136/qshc.2006.019497.
ดาวน์โหลด
เผยแพร่แล้ว
วิธีการอ้างอิง
ฉบับ
บท
การอนุญาต
ลิขสิทธิ์ (c) 2026 กองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข

This work is licensed under a Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
ข้อความภายในบทความที่ตีพิมพ์ในวารสารเภสัชกรรมคลินิกทั้งหมด รวมถึงรูปภาพประกอบ ตาราง เป็นลิขสิทธิ์ของกองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข การนำเนื้อหา ข้อความหรือข้อคิดเห็น รูปภาพ ตาราง ของบทความไปจัดพิมพ์เผยแพร่ในรูปแบบต่าง ๆ เพื่อใช้ประโยชน์ในเชิงพาณิชย์ ต้องได้รับอนุญาตจากกองบรรณาธิการวารสารเภสัชกรรมคลินิกอย่างเป็นลายลักษณ์อักษร
กองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข อนุญาตให้สามารถนำไฟล์บทความไปใช้ประโยชน์และเผยแพร่ต่อได้ โดยอยู่ภายใต้เงื่อนไขสัญญาอนุญาตครีเอทีฟคอมมอน (Creative Commons License: CC) โดย ต้องแสดงที่มาจากวารสาร – ไม่ใช้เพื่อการค้า – ห้ามแก้ไขดัดแปลง, Attribution-NonCommercial-NoDerivatives 4.0 International (CC BY-NC-ND 4.0)
ข้อความที่ปรากฏในบทความในวารสารเป็นความคิดเห็นส่วนตัวของผู้เขียนแต่ละท่านไม่เกี่ยวข้องกับกองบริหารการสาธารณสุข สำนักงานปลัดกระทรวงสาธารณสุข และ ชมรมเภสัชกรโรงพยาบาลกระทรวงสาธารณสุข และบุคลากรในกองฯ หรือ ชมรมฯ แต่อย่างใด ความรับผิดชอบองค์ประกอบทั้งหมดของบทความแต่ละเรื่องเป็นของผู้เขียนแต่ละท่าน หากมีความผิดพลาดใด ๆ ผู้เขียนแต่ละท่านจะรับผิดชอบบทความของตนเอง ตลอดจนความรับผิดชอบด้านเนื้อหาและการตรวจร่างบทความเป็นของผู้เขียน ไม่เกี่ยวข้องกับกองบรรณาธิการ



